- PDNレクチャーとは?
- Chapter1 PEG
- 1.胃瘻とは
- 2.適応と禁忌
- 2.1 適応と禁忌
- 2.2 疾患別PEG適応
- ①パーキンソン病
- ②アルツハイマー病
- ③頭頸部癌
- ④ALS
- ⑤認知症
- ⑥脳血管障害
- ⑦食道がん
- 3.造設
- ①分類
- ②Pull・Push法
- ③Introducer原法
- ④Introducer変法
- ⑤胃壁固定
- 3.2 術前術後管理
- 3.3 クリティカルパス
- 4.交換
- 4.1 カテーテルの種類と交換
- 4.2 交換手技
- 4.3 確認方法
- ①交換後の確認方法
- ②スカイブルー法
- 4.4 地域連携・パス
- 5.日常管理
- 5.1 カテーテル管理
- 5.2 スキンケア
- 6.合併症・トラブル
- 6.1 造設時
- ①出血
- ②他臓器穿刺
- ③腹膜炎
- ④肺炎
- ⑤瘻孔感染
- ⑥早期事故抜去
- 6.2 交換時
- ①腹腔内誤挿入と誤注入
- ②その他
- 6.3 カテーテル管理
- ①バンパー埋没症候群
- ②ボールバルブ症候群
- ③事故抜去
- ④胃潰瘍
- 6.4 皮膚
- ①瘻孔感染
- ②肉芽
- 7.その他経腸栄養アクセス
- 7.1 PTEG
- 7.2 その他
- ●「PEG(胃瘻)」関連製品一覧
- Chapter2 経腸栄養
- Chapter3 静脈栄養
- Chapter4 摂食・嚥下リハビリ
- PDNレクチャーご利用にあたって




記事公開日 2011年9月20日
2025年3月版
1.術前管理
- PEG造設に耐えられる全身状態にあるかを確認する。
- PEG造設の目的と得られる成果を明確にする。
- 適切な部位に造設できるかを判断する(リスクマネージメントとして、術前検査が重要である)。
- インフォームド・コンセントを得る(倫理的配慮が必要となる場合が多い)。
1.1 全身状態の評価
1.1.1 現病歴・既往歴
- 現在治療をしている疾患の確認。
- 生命予後の把握(1ヵ月以上は必要である)。
- 腹部手術の既往(特に胃・食道の切除術)。
- 口腔・咽頭・喉頭、食道・胃、鼻腔(経鼻内視鏡の場合1,2,3,4))の病変や状態の確認。
- 活動性の感染症がある場合には、可能な限りコントロールする。
- 内服薬の確認(抗血栓薬を服用中であれば、適切な休薬期間の設定が必要である6,7))。
1.1.2 全身状態
①PEG造設をできる状態の評価
- 内視鏡挿入が可能な全身状態にあるか。
呼吸・循環動態、胃まで内視鏡を挿入できるか、など。 - 外科手術に耐えられる全身状態にあるか。
出血傾向や栄養状態。 - 胃と腹壁の間に介在臓器や病変がないか(肝臓、腸管、腹水、胃癌、など)。
②適切な造設を行う上での評価事項
- 開口障害はないか(開口障害時には、経鼻内視鏡を選択する4))。
- 鎮静が可能か。
- 頭頚部や食道に腫瘍や炎症がないか(問題となる病変がある場合には、Introducer法〔または変法〕を選択する)。
- 腹部の皺の位置を確認する(皺の部分の造設を避ける)。
③適切な管理を行う上での評価事項
- 意識レベルや意思の疎通の確認(術中・術後の身体拘束や抑制の必要性)。
- 経腸栄養が可能な状態か(栄養摂取に消化管を使用していたか、消化管機能は保たれているか)。
- 栄養状態の評価。
身長、体重、皮下脂肪や筋肉の状態、褥瘡や浮腫の有無、など。 - 嚥下状態の評価。
原則的に、嚥下内視鏡や嚥下造影による嚥下機能の評価を行う(2014年度の診療報酬改定で、胃瘻造設の評価を見直すとともに、 胃瘻造設時の適切な嚥下機能検査に係る評価が新設された)。
1.2 術前検査(表1)
|
|
必須である |
推奨される |
|---|---|---|
画像診断 |
・胸部・腹部単純X線 |
・事前の上部消化管内視鏡検査 |
その他 |
・血液検査 |
・動脈血ガス分析(呼吸器疾患・ALS) |
1.2.1 血液検査
- 末梢血・生化学検査:貧血(≤Hb8.0g/dL以下)や低アルブミン血症(血清アルブミン≤2.5g/dL以下)がある場合には、その原因を確認し補正も検討する6)。
- 出血傾向の有無
血小板数、凝固系。
血液疾患や肝硬変症、抗血栓薬服用者に注意する。 - 動脈血ガス分析
COPDなどの呼吸器疾患やALSの患者では必要である。
1.2.2 上部消化管内視鏡検査
①病変の有無の評価
- 悪性腫瘍の有無。
悪性腫瘍があっても、内視鏡が通過できない高度狭窄病変や穿刺部位にかかる病変、予後が厳しい病変でなければ、PEG造設は可能である。
悪性腫瘍がカテーテルの通過部位にある場合(咽頭・喉頭癌や食道癌・胃噴門部癌)には、Pull/Push法では造設部に癌が生着する可能性があるため、Introducer法(または変法)を選択する。 - 栄養剤の逆流が問題となる病変の有無(食道裂孔ヘルニア、など)。
- 穿刺予定部の病変の有無(胃静脈瘤、胃潰瘍、胃癌、など)。
②適切な部位にPEG造設をできるか
- 仰臥位とし、造設のシミュレーションを行う。
指サイン(皮膚を指で押した部位を内視鏡で観察し、適切な部位を確認する方法:図1)とイルミネーションテスト(部屋を暗くして、内視鏡の透過照明を体外から確認する)で穿刺部を確認することが重要である。
イルミネーションテストの際に皮下の血管を確認することは、造設時の出血予防に有用である7)。 - 大弯穿刺となってしまう患者では、胃壁固定が難しい場合が多いこと、また血管損傷の危険があるため、Introducer法(または変法)よりもPull/Push法が望ましい。
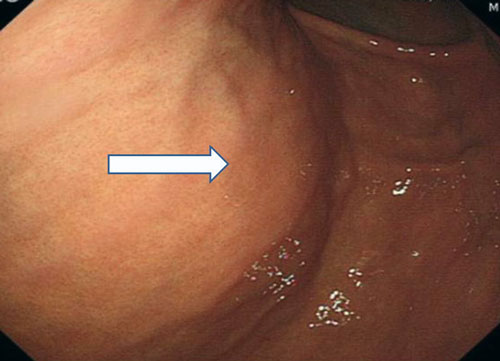
図1 指サイン
1.2.3 腹部CT
- 胃と腹壁の間に、肝臓や横行結腸が介在しないことを確認する8,9)(図2、図3)。
胃管から500~600mlの空気やCO2ガスを入れて胃を膨らませ、PEG造設時に近い状態で撮影をすると良い。特に、残胃の症例では有用である。
なお、急激なガス注入は胃穿孔の危険があるため、 患者の状態を確認しながら、ゆっくりと注入する。上部消化管内視鏡の際に胃内ガスを吸引せずにCTを撮影するのも一手である。
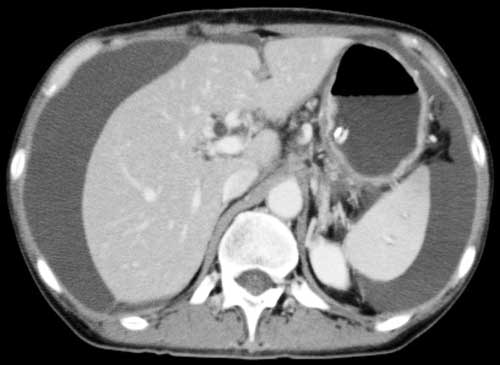 図2 腹部CT
図2 腹部CT
胃と腹壁の間に介在臓器がない。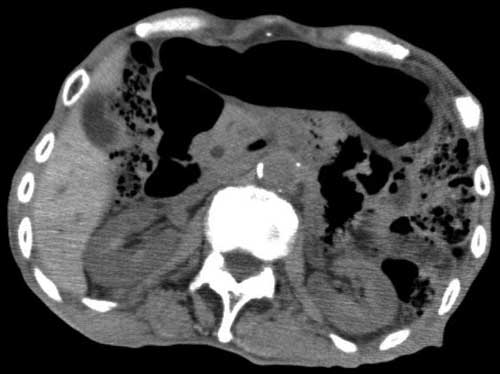 図3 腹部CT
図3 腹部CT
胃と腹壁の間に横行結腸が介在している。この症例は、大腸内視鏡誘導下に横行結腸を足側に下げることによりPEG造設を施行した。 - 腹壁の厚さを確認する。
皮下脂肪などが原因で腹壁が厚い患者では、Introducer変法では穿刺部の拡張が難しい場合が多いため、Pull/Push法を選択する(例:腹壁が3.5cm以上)。
また、使用するカテーテルの長さを推測できる。長いカテーテルが必要な場合には、ボタン式よりもチューブ式が望ましい。 - 腹水の有無を確認する(図4)。
大量腹水患者は原則禁忌であるが、少量の腹水の場合には胃壁固定の上でPull/Push法を選択する。
 図4 腹部CT
図4 腹部CT
腹水がみられる。この症例はPull法でPEG造設を施行した。
1.2.4 咽頭の細菌培養検査
- Pull/Push法では咽頭の細菌が創部感染の原因となるため(特にMRSA)、施行しておくことが望ましい。
- Introducer法(または変法)やオーバーチューブ(感染防止キットなど)を使用する場合には、必ずしも必要ではない。
1.2.5 その他
①胸部・腹部単純X線:肺炎や心不全、腸管ガス、残便の状態を確認する。
②腹部超音波:肝腫大がある場合や腹水の確認に有用である。造設当日も施行できる。
③経鼻胃管から造影剤を注入した腹部X線:胃と横行結腸との位置関係を把握できる。
④嚥下内視鏡・嚥下造影:嚥下機能を評価する。
1.3 術前の処置・準備
1.3.1 食事
- 前日夜以降は絶食とする。
1.3.2 抗菌薬投与
- 咽頭培養や喀痰培養で起因菌が明らかである場合には、感受性がある抗菌薬を使用する。
- 予防投与は、Introducer法(または変法)やオーバーチューブ(感染防止キットなど)を使用する場合には必ずしも必要ではないが、Pull/Push法では当日直前に単回投与を行う5)。
1.3.3 内服薬
- 抗血栓薬や糖尿病治療薬以外は休薬の必要はない。特に、降圧薬や抗てんかん薬は当日も服用した方が良い。
- 抗血栓薬は、日本消化器内視鏡学会の抗血栓薬服用者に対する消化器内視鏡診療ガイドライン6,7)に順じて対応する。
1.3.4 その他
①口腔ケア:創部感染や誤嚥性肺炎の予防になる。特に、Pull/Push法では施行することが望ましい。うがい、あるいはスポンジブラシや歯ブラシでの清拭・洗浄を行う8)。
②浣腸・下剤:腹部X線で腸管ガスや残便が多い場合には、大腸誤穿刺を避けるために行う。
③剃毛:通常は不要だが、造設部に体毛が多い場合では行う9)。
2.術後管理
2.1 術後検査
2.1.1 症状の観察
- バイタルサインに変化はないか。
- 嘔吐、下痢、腹痛などの症状を観察する。
- 排泄物の性状を確認する。
2.1.2 血液検査
- 貧血の有無。
- 発熱や炎症反応上昇の有無(WBC、CRP)。
2.1.3 胸部・腹部単純X線
- 腹腔内free airの有無(特にIntroducer変法では注意する)。
炎症を伴わないfree airは、臨床的に問題となることは少なく、合併症としての腹膜炎とは区別する11)。
2.2 術後の対応
2.2.1 創部の観察
①術後1週間は創部を毎日観察する。
- 感染の有無(発赤、腫張、硬結、疼痛、排膿、浸出液:Jainの基準12))。
- 微温湯を用い、創部周囲を清潔にする。
②出血の有無の確認
- ガーゼへの血液付着の有無。
- カテーテルを開放し、インフォメーションドレーンとして扱う(カテーテル内への血液逆流の有無)。
- 出血がひどい場合には、ガーゼやストッパーでの圧迫を施行するが、それでも止血されない場合には、内視鏡的止血術(クリップ、留置スネア)も考慮する。
③カテーテル管理
- 胃壁固定をしている場合:外部ストッパーは緩めに設置し、胃と皮膚の圧迫を避ける。1日1回はカテーテルの可動性を確認する。
- 胃壁固定をしていない場合:外部ストッパーは緩めに設置し、皮膚とストッパーとの間に割ガーゼを厚めに入れることによって圧迫し、翌日以降にガーゼの枚数を調節することによって圧迫を徐々に緩めていく13)。
2.2.2 補液・抗菌薬
- 脱水の予防。
- 創部感染・誤嚥性肺炎の予防。
2.2.3 その他
①口腔ケア:可能な限り継続する。
②シャワーや入浴:トラブルがなければ、1週後から許可する。
2.3 PEGの使用と栄養剤投与の開始
- 栄養剤投与開始のタイミングは、それまでにどれだけ消化管が使用されていたかで判断する。
- 絶食期間が短い場合や直前まで経鼻胃管からの投与をされていた場合には、術翌日などの早期からの開始でも良い。しかし、長期間消化管を使用していない場合には、嘔吐や下痢に注意しながら、栄養剤を薄めの濃度から慎重に投与する。
- 栄養剤の開始に伴い、補液は少しずつ減らしていく。
- 栄養剤を投与開始後は、毎日カテーテル内を微温湯でフラッシュ洗浄し、注入器具も洗浄する。
文献
- 森 昭裕ほか:経口的内視鏡挿入困難症例に対する経鼻内視鏡的経皮内視鏡的胃瘻造設術の経験。Gastroenterol Endosc 47: 1543-1546, 2005.
- 綾田 穣ほか:経鼻的細径内視鏡を用いた経皮内視鏡的胃瘻造設術の試み。 Gastroenterol Endosc 48: 1425-1430, 2006.
- 坂本岳史ほか:経鼻内視鏡“Direct法”の有用性。Gastroenterol Endosc 48: 2512-2517, 2006.
- 羽田匡宏ほか:経鼻内視鏡を用いて経皮的胃瘻造設術“Direct法”を施行した気管切開後の1症例。Gastroenterol Endosc 50: 2484-2487, 2008.
- 日本化学療法学会/日本外科感染症学会 術後感染予防抗菌薬適正使用に関するガイドライン作成委員会編.術後感染予防抗菌薬適正使用のための実践ガイドライン(サマリー),2016.
https://www.chemotherapy.or.jp/modules/guideline/index.php?content_id=62 - 藤本一眞ほか:抗血栓薬服用者に対する消化器内視鏡診療ガイドライン。Gastroenterol Endosc 54:2075-2102,2012
- 加藤元嗣ほか:抗血栓薬服用者に対する消化器内視鏡診療ガイドライン~直接経口抗凝固薬(DOAC)を含めた抗凝固薬に関する追補2017。Gastroenterol Endosc 59:1549-1558,2017
- 鈴木 裕:内視鏡的胃瘻造設法の適応と実際。Medicina 46: 1093-1100, 2009.
- 合志 聡ほか:経皮内視鏡的胃瘻造設術における腹壁皮下血管回避による創部予防。Gastroenterol Endosc 50: 1436-1439, 2008.
- 田村博文ほか:経皮内視鏡的胃瘻造設術(PEG)における術前腹部CTの有用性。日本高齢消化器病学会誌 12: 49-53, 2010.
- 下地克正ほか:経皮的内視鏡診療部下胃瘻造設術前腹部CT検査の有用性の検討。外科 71: 523-527, 2009.
- 髙橋美香子ほか:第2回PEGコンセンサス・ミーティング報告「Complicationについて」。在宅医療と内視鏡治療 8: 60-62, 2004.
- 鈴木 裕ほか:第1回PEGコンセンサスミーティング PEGコンセンサスミーティング「より安全なPEGを目指して」報告。在宅医療と内視鏡治療 7: 68-70, 2003.
あなたは医療関係者ですか?



