口から食べられるようになるためには、正しい嚥下機能評価は欠かせません。
近年、鼻から挿入できる細径内視鏡を使ったビデオ嚥下内視鏡検査(VE)による機能評価法も、嚥下造影検査(VF)同様、広く使われるようになってきました。
病院や在宅で嚥下機能評価を実施している先生方に、お話をうかがってみました。
Ⅰ 摂食・嚥下障害と胃瘻
5.ご存知ですか?
経鼻細径内視鏡による嚥下機能評価
PDN通信編集部
PDN通信 17号 (2006年10月発行) より
(所属・役職等は発行当時のものです)
嚥下機能検査からPEG施行まで―消化器科医の立場から

「最近の米国消化器病医の関心は、摂食嚥下部門にも及んでいます」と語るのは、長野県胃ろう研究会代表世話人・昭和伊南総合病院消化器科の堀内朗先生。
さる5月、アメリカ・ロサンゼルスで開催された米国消化器病学会で、卒後教育プログラムにウイスコンシン大学のShaker教授による嚥下困難についてのレクチャーが初めて採用され、学会員の関心を集めたとのこと。
「消化器疾患によって摂食嚥下障害が生じるのは、胃癌、食道癌、食道静脈瘤、食道憩室、食道アカラシア、食道カンジダ症、逆流性食道炎など多岐にわたりますが、これらの疾患に対して検査、治療、胃ろう造設・交換、嚥下機能評価など、消化器分野が内視鏡を活用する範囲は大変広いです。
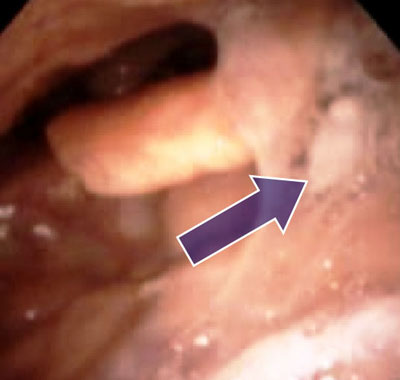
VFによる嚥下機能評価やそれに連続して上部消化管内視鏡検査を施行する場合、細径内視鏡を使用した経鼻的内視鏡検査は簡便で苦痛が少ないです。また、direct法によるPEG施行時に経鼻的に挿入できる細経内視鏡は、開口障害がある方などに大変有用です。」 (写真1)
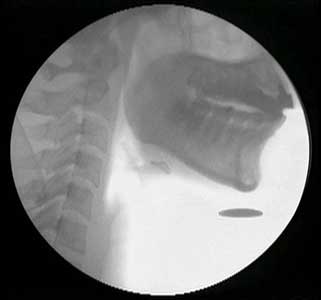
右)VF:透視化で造影剤を飲み込み、その流れで口や喉の動きを調べる。

歯も喉も口全体を診る―歯科医の立場から
歯科分野での口腔ケア・嚥下機能に対する取り組みはいつごろから始まったのか、東京医科歯科大学高齢者歯科学の植松宏教授にお聞きした。

「組織的に動き始めたのは今から14~15年ほど前でしょう。歯科分野からは食べる機能の障害、医科分野からは脳血管障害による嚥下障害、そういう視点からの取り組みが当時はエポックメイキングになったといえます。それから間もなく、保険的にも医科・歯科同じ項目で同じ点数で収載されました。
今や高齢社会のわが国では、安全に口から食べて栄養を摂取し健康を維持増進することが当たり前のテーマとなってきています。そのため、食べるための機能、広い意味での食道―食べ物の通る入り口として口や喉を捉えますので、歯科医の関心も高くなってきています。 安全に口から食べ、飲み込むためには、咀嚼機能、嚥下機能の評価がはずせません。唾液も飲めない人には誤嚥性肺炎対策としての口腔ケアが必要です。正しい咀嚼のためには義歯の調整も必要です。しかし、できれば飲み込むことも可能にして、食べ物の入り口として使えるようにしてあげたい、そういうことで必然的に我々がかかわるという流れになってきました。」
個々に異なる目標・方法を見極めるために
口から食べることの大前提は覚醒しており意識を集中できること。それが困難な場合は嚥下訓練もむずかしく、むしろ胃瘻が確実で安全な栄養摂取ルートとして力を発揮する。
一方、胃瘻造設後、確実な栄養補給によって全身状態が改善し、嚥下機能評価で姿勢・食形態・量等を変えることで経口摂取可能と診断され、それぞれの状態に応じた訓練や食に関する環境の整備によって再び経口摂取が可能になるケースもある。
嚥下障害の相談にみえるご家族は、「食べさせるとおいしそうな顔をするので、本人はやっぱり食べたいのだと思う。もう一度食べられるようにしてほしい」と訴える。しかしそれとは裏腹に、一口ごとに咳き込み涙を流し苦しそうに食べている方も少なくない。誤嚥による肺炎や窒息のリスクも負い、命がけで食べている。
そういう場合は「食べられるようになること」ではなく「誤嚥製肺炎を起こさないこと」、つまり生命の安全が第一目標になる(それを覚悟で「やはり口から食べたい」という方も中にはいるそうだが)。
胃ろうを造るにしても食べる訓練をするにしても、その根拠を家族や介護者に理解してもらうことが、その後の訓練や治療の進め方にも大きく影響する。
「PEG施行前にはVEによる嚥下機能評価を積極的に施行し、なぜ胃瘻が必要であるかという理由を患者さんのご家族に証拠(ビデオ)として説明します。VEで咽頭部を観察するだけでも、その残留物の多さに経口摂取継続の無謀さが認識できます。詳細な言葉の説明以上に、画像は誤嚥の恐さを認識していただけるのです。また、VEの結果、胃瘻はまだ必要ないと判断され、摂食嚥下リハビリが優先される症例もあります。

したがって、客観的証拠が求められる今日、私はPEGを施行する方には可能な限りVEを施行して、客観的事実を示すべきだと考えています。
最近、膀胱癌の手術後、モルヒネ製剤の使用中に意識清明で運動機能正常にもかかわらず、摂食嚥下障害のみが生じたという症例を経験して驚きました。これはVEにより嚥下機能を客観的に評価していたので認識できた1例です」(堀内先生)。
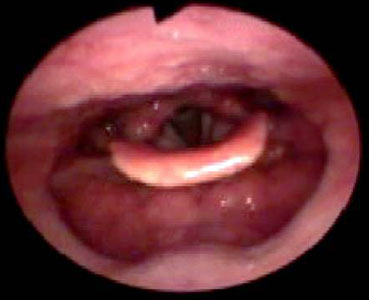
日本歯科大学口腔介護・リハビリテーションセンター長の菊谷武先生も「例えば我々が食事をするときには、食道がまっすぐになるような姿勢をとりますが、嚥下障害のある場合はむしろリクライニングしたほうがよいこともあります。食べ物が真下ではなく斜めにゆっくりと落ちていき、重力で食道の前にある気道には入りにくくなります。食べるときの姿勢や食形態の違いが、その方に不利なのか有利なのかをVEは家族や本人と確認することができます (写真2)。
このように目標に向かって一番良い方法を一緒に考えていく、本人や家族にも納得してもらいながら一緒に作戦をたてられるので、訓練の継続にもつながるというメリットがあります」と語る。
嚥下障害があっても「薬は口から」?!
一番誤嚥しやすいのは液体。
ところが、普段水分をゼリーやトロミ水で摂っているような人も、指導がなければ「薬は水で飲む」ということに疑問も持たずに、むせながら口から苦労して飲んでいるケースがあるという。
「薬剤師さんも処方された薬を渡すだけではなく、『このお薬、ちゃんと飲めていますか?』と聞いてあげてほしい。そこで困難だという答えがあれば、粉砕したり、ほかの服薬法を指導したりという道が開けてきます。『お薬の飲みにくい方はご相談下さい』といった張り紙をしておけば、尚相談しやすくなりますし、口から薬が飲めない人もいるのだということが一度インプットされれば、薬剤師さんも気をつけてくれますよね」 先日も薬剤師対象の勉強会で講師を務められた菊谷先生から、薬剤師の方への提言だ。
介護力と連携が嚥下機能のアップの要
本人が自分で食べられなければ、嚥下機能をアップさせるには周囲の力が必要だ。
摂食嚥下に対する認識や介護力、食事介助の技術の格差によって、嚥下機能の改善が左右されることは多い。そのため、摂食嚥下の指導を行なう医療者側には、正しい訓練法や安全な経口摂取の条件を介護者(施設)が理解し、本人の嚥下力をサポートできる力があるかどうかを見極めると同時に、『これらの条件が満たされるのであれば、このレベルまでは口からの食事も可能』というような明確な条件の提示が要求される。
しかし現実には、地域や施設、また病院内ですら、その温度差は大きいという。
「加齢と共に機能が落ちてくる場合とは別に、特定の疾患によって引き起こされる嚥下障害は主治医がその病態の専門です。摂食・嚥下は一医師・一診療科ではなく、ご家族やコメディカル、ヘルパーさんなども含め、チームで取り組むべきテーマだと思います。大切なことは、自分自身が直接関われなくても、嚥下に詳しい病院や先生を知っていて相談するということで、そういう連携・情報の流れが出来ていればいいわけです。それをシステムとして築いていくことが重要だと思います」と植松先生も今後の課題に言及された。
生活の場を問わず、検査や指導が受けられるように
嚥下障害を生じたら、生活の場が病院・施設・在宅にかかわらず、その機能を正しく評価し、状態に合わせた目標を定め、その目標に向けた訓練指導を受けることが望ましい。だが、嚥下機能評価やその方法について詳しい情報が患者サイドに提供されているとはいえず、ましてや在宅で嚥下機能評価が可能だと知っている方がどれだけいるであろうか。
植松先生の講座(東京医科歯科大学高齢者歯科学)で高齢者の口腔ケア・摂食嚥下障害に取り組んでおられる戸原玄先生(注:当時の所属)は、院内だけでなく訪問宅でも経鼻細径内視鏡を持ち込み、嚥下機能評価や摂食嚥下指導に活用している。
「在宅や介護施設への訪問診療を行なっている歯科医は、口腔ケアと一体化した摂食嚥下指導への認識と技術を持って、チームで取り組む橋渡しになってほしいと思います。
嘱託医や主治医に相談しても、食べられるかどうかの検査や評価もせずに、『君たち(介護スタッフ)が食べさせてみてうまくいくのならやったら?』あるいは『肺炎を繰り返す危険があるからから食べさせてはいけない』と言われる、そんな話もよく聞きます。
私たちは現場で悩んでいる彼らの相談役になると同時に、地域の歯科医師会などにも働きかけて活動拠点を作り、実践している歯科医が地域の歯科医を巻き込んで訪問診療や嚥下機能評価を浸透させていきたいと思います。」(写真3)
そんな戸原先生のキーワードは『歯科医一人に内視鏡一台!』だそうである。
今後、HEQ研究会や内視鏡学会でも、歯科分野からの報告が増えてゆくのではないだろうか。
PDN通信 17号 (2006年10月発行) より
(所属・役職等は発行当時のものです)